એવું કહેવાય છે કે વિવિધ યુગના લોકોમાં વેગળ ડાયસ્ટોનિયા નર્વસ ઓવરવૉલ્ટેજ અને તાણને કારણે દેખાય છે. કેટલાક દર્દીઓ માને છે કે તે એક રોગ નથી, તેથી તેને સારવારની જરૂર નથી. હકીકતમાં, મોટાભાગના ડોકટરો ગંભીરતાથી સંબંધિત છે
વનસ્પતિના ઉલ્લંઘનોનો ઉદભવ અને પુખ્ત વયના લોકો અને બાળકોને સંપૂર્ણ સારવાર પૂર્ણ કરવા અને યોગ્ય સારવારની નિમણૂંક કરવાની સંપૂર્ણ તપાસ કરવાની ભલામણ કરે છે.

વીડી ક્યાંથી આવે છે?
ઘણા આરોગ્ય કાર્યકરો કડક શાકાહારી ડાયસ્ટોનિયા સીમાચિહ્નને બોલાવે છે, જે ગંભીર સ્વાસ્થ્ય સમસ્યાઓ તરફ દોરી શકે છે. એક નિયમ તરીકે, પ્રથમ સંકેતો સંક્રમિત યુગમાં દેખાય છે, પરંતુ નાના બાળકો પણ વીડીથી પીડાય છે.
વનસ્પતિ ડાયસ્ટોનિયા શું છે? આધુનિક દવા એ નર્વસ વનસ્પતિ પ્રણાલીના નિષ્ફળ નિયંત્રણ કાર્ય તરીકે વીડીની સારવાર કરે છે, જે વાહનોની દિવાલોના સ્વરને બગડે છે.
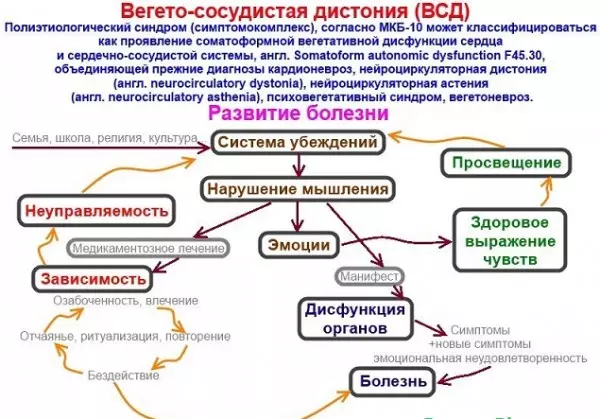
ઇડીડીના કારણો
- ભાવનાત્મક તાણ, તણાવ (શાળામાં નિયંત્રણ અને પરીક્ષાઓ, કામ પરની સમસ્યાઓ, ઓવરવર્ક, શાસન, પરિવારમાં તીવ્ર વાતાવરણ, વગેરે);
- શરીરમાં હોર્મોનલ નિષ્ફળતા;
- આનુવંશિક પૂર્વગ્રહ;
- ખોટી જીવનશૈલી;
- વર્ચ્યુઅલ રમતો પસાર કરીને, કમ્પ્યુટર મોનિટર પછી લાંબા સમય સુધી રોકાણ.
આ પણ જુઓ: બાળકોમાં હોર્સનેસના 3 ગંભીર કારણો
કયા લક્ષણો બાળકોમાં આઇઆરએસની હાજરી સૂચવે છે?
ત્યાં કોઈ ઉચ્ચાર લક્ષણો નથી, તેથી ઘણા માતાપિતા ઘણીવાર ઓવરવર્ક અથવા વય ફેરફારો માટે બાળકની સ્થિતિને લખે છે. બાળકોમાં કયા લક્ષણો પુખ્તોને ચેતવણી આપવી જોઈએ:
- તીક્ષ્ણ મૂડ સ્વિંગ;
- વધારો આક્રમણ;
- પ્લાસ્ટિકિટી;
- ચિંતા;
- શોખ અભાવ;
- મનપસંદ વર્ગોમાં રસની ખોટ;
- બેઠાડુ જીવનશૈલી;
- ખરાબ ઊંઘ;
- ચામડીમાં ફેરફાર (અતિશય શુષ્કતા, દેખાવ ખીલ);
- શારીરિક તાપમાન કૂદકા કે જે ઠંડાથી સંબંધિત નથી;
- ભૂખ અભાવ;
- જીસીટીના કામમાં સમસ્યાઓ;
- શ્વાસની તકલીફ, ભારે શ્વાસ;
- મજબૂત ચક્કર, નબળાઇ.

શાકભાજી ડાયસ્ટોનિયા સ્વતંત્ર રીતે વિકાસ કરી શકે છે અથવા ડાયાબિટીસ અથવા કિડનીની સમસ્યાઓ જેવા છુપાયેલા ગંભીર રોગોની હાજરી સૂચવે છે.
આ પણ વાંચો: બાળક રાત્રે ભયભીત છે: માતાપિતા શું કરવું, અંધકારના ભયના કારણો
જેમ કે વીડી દ્વારા નિદાન કરવામાં આવે છે
વનસ્પતિ ડાયસ્ટોનિયાની હાજરીને ઓળખો તે ખૂબ મુશ્કેલ છે. પ્રારંભ કરવા માટે, ડોક્ટરોએ સમાન લક્ષણો સાથે રોગોને દૂર કરવી જોઈએ, અને તે પછી તે પછી સારવારની મુલાકાતમાં આગળ વધવું જોઈએ. બાળરોગ ચિકિત્સક, કાર્ડિયોલોજિસ્ટ, માનસશાસ્ત્રી, ન્યુરોલોજિસ્ટ, ગેસ્ટ્રોએન્ટેરોલોજિસ્ટ.શું તે ઉપચાર કરવો શક્ય છે
એક નિયમ તરીકે, બાળકોને બિન-ડ્રગની સારવાર આપવામાં આવે છે, જો કે કેટલાક કિસ્સાઓમાં તેઓ ફાર્મસી દવાઓની સહાય માટે ઉપાય કરે છે.
નોન-ડ્રગ સારવાર શું છે:
- કડક દિવસ મોડ. બાળકને ઓછામાં ઓછા 8 કલાક ઊંઘવું જોઈએ, જ્યારે સાંજે શાંત રમતો અથવા પુસ્તકો વાંચવામાં આવે છે. બાળક ઓછામાં ઓછા 2 કલાક તાજી હવામાં હોવું જોઈએ.
- કમ્પ્યુટર અને ટેલિવિઝન માટે ઇનકાર. કાર્ટુન, વર્ચ્યુઅલ રમતોના જોવાનું સંપૂર્ણપણે દૂર કરવું સલાહભર્યું છે. જો તમે તેને સખત કરો છો, તો મોનિટરની સામે રોકાણને ઓછામાં ઓછું મર્યાદિત કરો.
- સક્રિય જીવનશૈલી. રમત વિભાગમાં બાળકને લખો: સ્વિમિંગ, ફિગર સ્કેટિંગ, જિમ્નેસ્ટિક્સ. બાળકને સાયકલિંગ, સ્કીઇંગ, સ્કેટિંગમાં વધુ સમય સુધી સવારી કરવા દો.
- મસાજ એફએમઆર ધરાવતા બાળકો વારંવાર રોગનિવારક મસાજની નિમણૂંક કરે છે.
- ફાયક્કિયા. હર્બલ ફી નર્વસ સિસ્ટમને શાંત કરવામાં મદદ કરે છે, પરંતુ તેમને અનિયંત્રિત રીતે તેનો ઉપયોગ કરવો અશક્ય છે. બાળકની ઉંમર અનુસાર, ફિટોરપોરાપી ડૉક્ટરની નિમણૂક કરવી આવશ્યક છે.
- એક્યુપંક્ચર. આ પદ્ધતિ બાળકોમાં આઇસીસીના લક્ષણો સામે લડવામાં પણ મદદ કરે છે.
મેડિકી સારવાર
જો કોઈ બાળકને એફએમઆરનું ગંભીર સ્વરૂપ હોય, તો બિન-ડ્રગ સ્વરૂપો મદદ કરી શકશે નહીં. આ કિસ્સામાં, દવાઓ નર્વસ સિસ્ટમના કાર્યને સામાન્ય બનાવવા માટે સૂચવવામાં આવે છે. નિયમ પ્રમાણે, ડોકટરો નોટ્રોપિક્સનું સૂચન કરે છે જે લોહીના પરિભ્રમણને વધુ સારી રીતે મદદ કરે છે અને ચેતા કોશિકાઓની સ્થિતિમાં સુધારો કરે છે. ઉપરાંત, બાળકોને વિટામિન બીનો કોર્સ પીવાની ભલામણ કરવામાં આવે છે, અને જો પીડાદાયક સિન્ડ્રોમ હોય તો - કોઈ શૂ.
પરંતુ તેમ છતાં ડોકટરો હીલિંગ હર્બ્સને હીલિંગની મદદથી હળવા સારવાર તરફ વળ્યા છે. નીચેના ઔષધીય વનસ્પતિઓના લક્ષણોને ઓછું કરી શકે છે
- કેમોમીલ;
- જીન્સેંગ;
- હવા;
- લેમોંગ્રેસ;
- માતૃત્વ;
- હોથોર્ન;
- Licorice, અને અન્ય.
દવાઓનો રિસેપ્શન ખૂબ લાંબો સમય ન હોવો જોઈએ, નહીં તો તમે દવાઓ માટે વ્યસનકારક શરીરને ઉશ્કેરશો.
માતાપિતા સ્વ-દવામાં રોકાયેલા ન હોવું જોઈએ અને બાળકને પોતાનું નિદાન કરવું જોઈએ. જો કોઈ ભયાનક લક્ષણ થાય છે, તો રોગના વિકાસને રોકવા માટે તબીબી સંભાળ લેવી જરૂરી છે.
